Артериовенозные фистулы и синтетические артериовенозные трансплантаты
В конце 2009 г. в США находилось 571 414 пациентов, проходивших лечение по поводу терминальной стадии почечной недостаточности, при этом в этом году было зарегистрировано 116 395 новых случаев1 ; примерно 65% этих пациентов получали гемодиализ. 1 Осложнения, связанные с процедурами сосудистого доступа, являются основной причиной заболеваемости и увеличения затрат на здравоохранение у пациентов, находящихся на гемодиализе. 2 Для пациентов с терминальной стадией настоящего заболевания (ТПН), нуждающихся в гемодиализе, существует два варианта сосудистого доступа: хирургическое создание артериовенозной фистулы (АВФ) или имплантация синтетического артериовенозного трансплантата (графта). Из-за более низкой частоты инфекций и тромбозов предпочтительным доступом, когда это возможно, являются зрелые АВФ. 3, 4 Несколько исследований показали, что предоперационная ультразвуковая оценка артерий и вен верхних конечностей увеличивает вероятность успеха создания АВФ, влияя на планирование хирургического вмешательства. 5 – 7 Хотя сонографическая оценка послеоперационного доступа к гемодиализу может быть полезной при оценке созревания АВФ, 8, 9 роль послеоперационного ультразвукового мониторинга для раннего выявления патологии доступа, позволяющего быстрое вмешательство для увеличения долговечности доступа, все еще развивается. 10 – 15
Если это клинически осуществимо и анатомически возможно, хирургическое создание АВФ предпочтительнее трансплантата. Размещение доступа в недоминантной руке позволяет продолжать повседневную деятельность по мере восстановления недоминантной руки; однако у большинства пациентов предпочтительнее размещать АВФ доминантной руки, а не трансплантат недоминантной руки. Потенциальные места доступа для гемодиализа в порядке убывания предпочтения следующие: (1) АВФ предплечья (радиоцефальная АВФ или транспонированная базиличная вена предплечья в АВФ лучевой артерии); (2) брахиоцефальная АВФ плеча или транспонированная брахиобазильная АВФ; (3) петлевой трансплантат предплечья; (4) прямой трансплантат плеча (от плечевой артерии до верхней базиличной/подмышечной вены); (5) трансплантат от подмышечной артерии плеча к петле подмышечной вены; и (6) трансплантат бедра. На основании хирургического опыта также можно использовать и другие, менее распространенные конфигурации доступа. 16 Использование головной вены предпочтительнее транспозиции базиличной вены при формировании фистулы, поскольку процедура головной вены требует меньшего рассечения и обработки вен.
Предоперационная оценка
Ранее сообщалось об оптимизации ультразвукового исследования.9 , 17 – 19. Для оценки артерий и вен верхних конечностей пациенту желательно сидеть прямо. После артериальной оценки накладывают жгут для оценки вен 20 ( рис. 7-1 ). Жгут следует переместить на руку над каждым уровнем исследования, чтобы вены были максимально растянуты. Оценку внутренних яремных и подключичных вен следует проводить в положении пациента на спине для улучшения их растяжения.
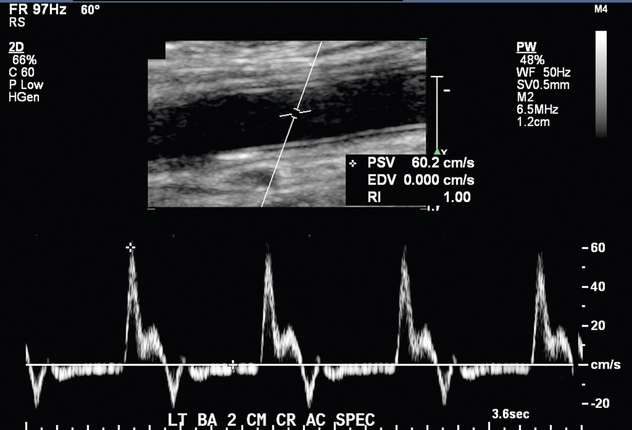
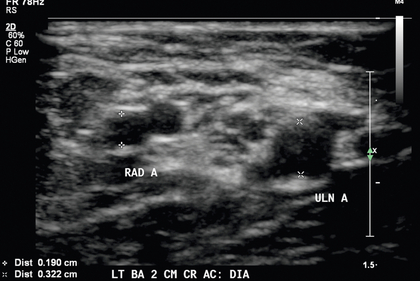
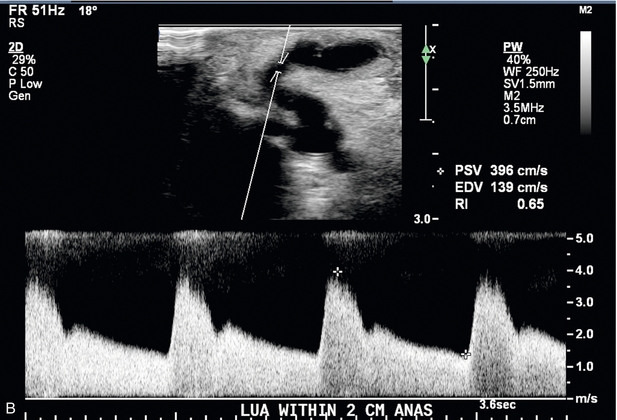
Сосудистые структуры обычно расположены поверхностно, и высокочастотный линейный датчик с частотой 12–15 МГц или выше может обеспечить хорошее пространственное разрешение с адекватной проникающей способностью. Рекомендуется легкое прикосновение и большое количество связующего геля, чтобы не деформировать круглую форму сосудов. Предоперационные критерии, предложенные в литературе, включают минимальный внутрипросветный диаметр артерии 2,0 мм ( рис. 7-2 ) и минимальный внутрипросветный венозный диаметр 2,5 мм ( рис. 7-3 ), чтобы обеспечить успешное создание АВФ. 5 , 9 Предлагаемые критерии для создания трансплантата включают минимальный внутрипросветный венозный диаметр 4,0 мм и минимальный порог артериального диаметра 2,0 мм. 5 Помимо измерения диаметра, каудальная треть плечевой и лучевой артерий оценивается на предмет утолщения интимы, кальцификации, стеноза или окклюзии. Тяжесть артериальной кальцификации можно разделить на категории в зависимости от предпочтений хирурга ( рис. 7-4 ). Выполняется оценка нормальной трехфазной или двухфазной артериальной формы волны и измеряется пиковая систолическая скорость (PSV) в области артерии, которую планируется использовать ( рис. 7-5 ). Если на плече видны две артерии с парными венами, следует заподозрить высокое отхождение лучевой артерии от плечевой артерии ( рис. 7-6 ). Эти артерии следует проследить до предплечья, чтобы подтвердить высокое отхождение лучевой артерии и исключить выступающую артериальную ветвь, кровоснабжающую локоть.
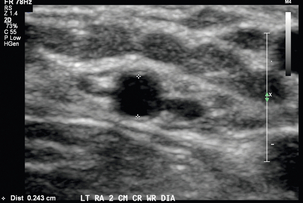
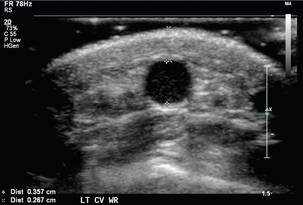
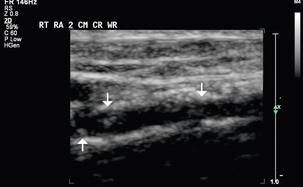
Оценка вен проводится при наложенном жгуте, при этом каждую вену следует визуально осмотреть и сжать по всей ее длине для исключения тромба. Внутренние поперечные диаметры головной вены измеряются на предплечье на нескольких уровнях. Внутренние диаметры головных и базиликальных вен измеряются на плече на нескольких уровнях аналогичным образом. Подмышечную вену, подключичную вену и внутреннюю яремную вену следует оценить на сжимаемость и/или нормальную форму волны ( рис. 7-7 ).
Послеоперационное ультразвуковое исследование
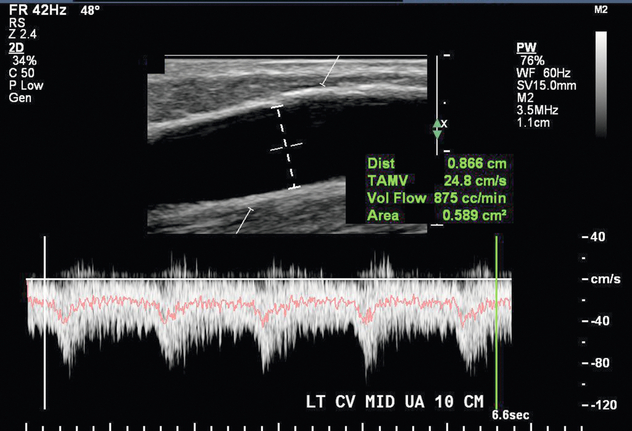
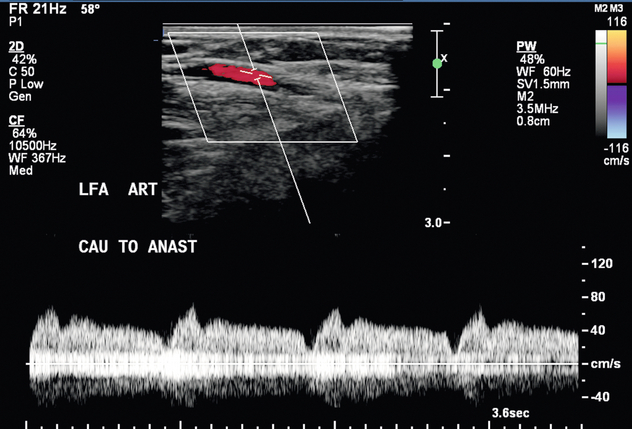
Хирургически созданный диализный доступ может иметь множество осложнений, большинство из которых можно выявить и оценить с помощью ультразвука. Перед сонографической оценкой доступа к гемодиализу изучаются соответствующая история болезни пациента и хирургические записи. Первоначальное беглое ультразвуковое сканирование проводится для получения обзора доступа к гемодиализу. Как только общая схема понятна, проводится сонографическая оценка с использованием оттенков серого и допплера. Каудальную треть питающей артерии оценивают на предмет возможного стеноза и измеряют внутрипросветный диаметр в поперечной плоскости. Цветовую и спектральную допплерографию питающей артерии проводят в продольной плоскости для подтверждения наличия нормального низкоомного кровотока ( рис. 7-8 ). Анастомоз(ы) оценивают как с помощью цветовой, так и спектральной допплерографии на наличие стеноза. Дренирующую вену АВФ или трансплантата проверяют на предмет утолщения стенки, стеноза и тромбоза по всей длине. При свищах диаметр внутрипросветной дренирующей вены и глубину вены от поверхности кожи измеряют в нескольких точках, краниальнее артериовенозного анастомоза. Глубина более 5 мм может указывать на необходимость поверхностной обработки для улучшения доступности. Дренирующую вену оценивают на наличие ветвей добавочной вены ( рис. 7-9 ). Внутренний диаметр и расстояние от анастомоза регистрируют для каждой выявленной ветви добавочной вены в пределах 10–15 см от анастомоза. Измерения объема потока проводятся в средней дренирующей вене АВФ или внутри трансплантата. Это измерение производится в области с параллельными стенками сосудов, минимальной извитостью сосудов и отсутствием стеноза ( рис. 7-10 ).
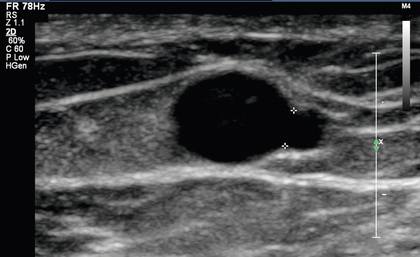
Если внутрипросветный тромб обнаружен в доступной или дренирующей вене, для документирования получается продольное изображение в оттенках серого. Цветную и спектральную допплерографию следует проводить при подозрении на окклюзию доступа для подтверждения и документирования отсутствия кровотока. Если есть какая-либо неопределенность, следует использовать энергетическую допплерографию, поскольку она более чувствительна для обнаружения остаточного медленного кровотока. Если присутствуют скопления жидкости, их следует измерить и осмотреть на наличие эхогенных очагов или газа. Подкожный воздух внутри скопления или рядом с доступом может быть результатом недавней канюляции доступа. Однако эхогенные очаги, связанные со скоплением жидкости, могут представлять собой развивающуюся инфекцию или абсцесс.
Артерию, расположенную ниже артериального анастомоза, обычно проверяют на предмет обратного кровотока, который может протекать бессимптомно. При наличии клинических симптомов, подозрительных на артериальное обкрадывание, таких как боль в руке, следует тщательно оценить артериальный кровоток в руке. В тяжелых случаях может потребоваться пересмотр или отказ от доступа.
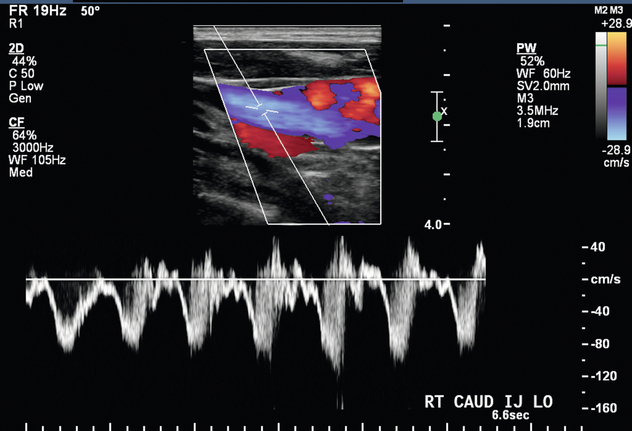
При отеке верхних конечностей в послеоперационную сонографическую оценку следует включать подключичную и внутреннюю яремную вены. Допплеровская визуализация внутренней яремной и подключичной вен позволяет косвенно оценить состояние плечеголовных вен. У пациента с АВФ спектральная допплерография нормальных центральных вен показывает дыхательную фазность и/или передаваемую сердечную периодичность ( рис. 7-7 ). Монофазные волны на подключичной и внутренней яремной венах свидетельствуют о стенозе или окклюзии центральных вен, особенно если эти вены расширены ( рис. 7-11 ). В этом случае МР-венография может быть полезна для исключения критического стеноза.
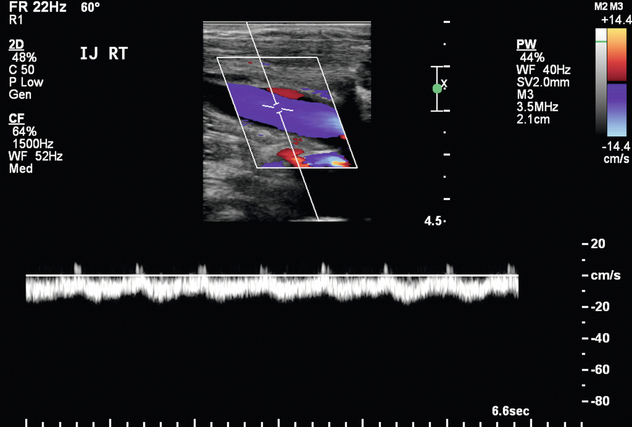
Нормальная АВФ имеет антеградный кровоток как по артериальным, так и по венозным конечностям без видимых сужений, тромбов или нарушений кровотока. Потенциальные признаки стеноза включают области видимого сужения, совмещения или фокального увеличения скорости и подробно описаны в следующем разделе патологии. Функционирующая АВФ имеет объем потока не менее 300–800 мл/мин ( рис. 7-10 ). 8 , 21 Когда АВФ имеет минимальный диаметр дренирующей вены > 4 мм или скорость кровотока > 500 мл/мин, примерно 70% из них могут быть успешно использованы для гемодиализа. 8 При наличии обоих критериев вероятность созревания свища составляет 95%. 8 Если ни один из этих пунктов не соблюден, только 33% свищей пригодны для гемодиализа. 8 Инициатива по качеству результатов заболеваний почек Национального фонда почек опубликовала сонографические критерии, указывающие на созревание, которые включали следующее: дренирующая вена диаметром более 6 мм, скорость кровотока более 600 см3/мин и глубина кожи менее 6 мм. 3 Однако эти критерии исключают многие свищи, которые все еще можно успешно использовать для гемодиализа.
Нормальный гемодиализный трансплантат выглядит как две эхогенные линии, которые представляют собой сильное зеркальное отражение от материала политетрафторэтилена (ПТФЭ). Поток внутри трансплантата должен быть антеградным, демонстрируя низкое сопротивление, артериализованный поток по данным спектральной допплерографии. Признаки, указывающие на стеноз, включают видимое сужение, фокальную турбулентность или фокальное увеличение скорости. Антеградный кровоток без очаговой турбулентности или совмещения виден в дренирующей вене нормального трансплантата. Из-за большего объема кровотока внутри трансплантатов отсутствие фазности или периодичности в центральных венах менее специфично для центральной окклюзии у пациентов с трансплантатом, чем у пациентов с АВФ.
Диагностика патологии
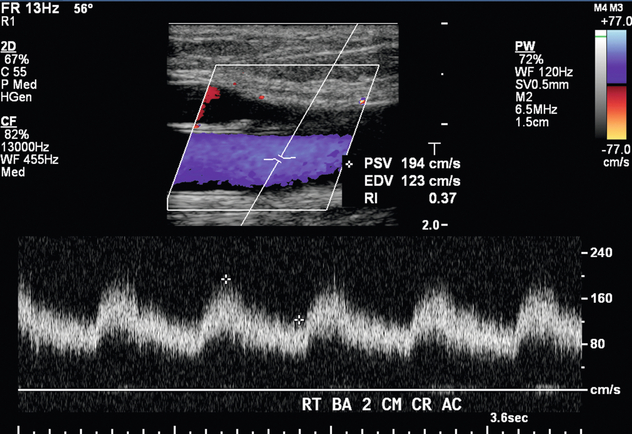
Патология, связанная с АВФ, включает стеноз, тромбоз/окклюзию, псевдоаневризму, скопление жидкости вокруг фистулы и артериальное обкрадывание. Стеноз АВФ характеризуют две особенности; визуальное сужение, оцененное на изображениях в оттенках серого, и повышенное соотношение PSV при стенозе по сравнению с PSV, измеренным на 2 см выше стеноза. Диагностические критерии варьируются в зависимости от локализации стеноза. Юкстаанастомотический стеноз определяется по следующим критериям: (1) расположение в пределах 2 см от анастомоза, охватывающее питающую артерию и дренирующую вену;22 – 23 (2) видимое сужение; и (3) соотношение PSV больше или равное 3:1 ( рис. 7-12 ). Стеноз дренирующей вены определяется видимым сужением и соотношением PSV 2:1. Стенозы питающей артерии встречаются редко, но могут возникнуть и характеризуются видимым сужением и соотношением PSV 2:1. Постстенотические волны с отсроченным систолическим ударом вверх (tardus parvus) могут указывать на стеноз проксимальной артерии и требовать дальнейшей прямой оценки.
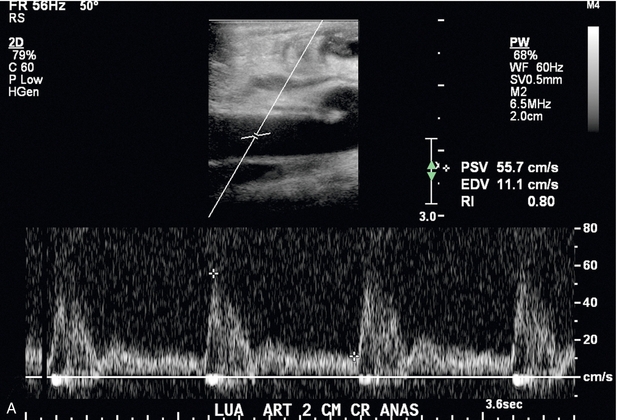
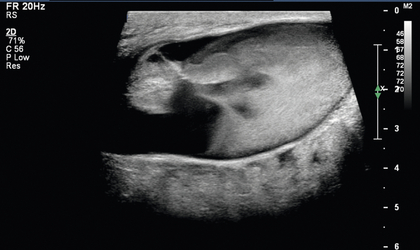
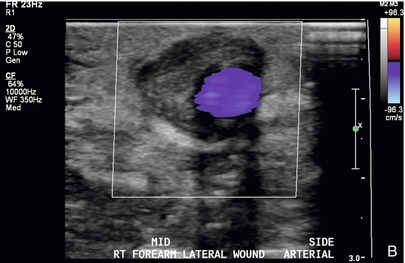
Стенозы, связанные с АВФ, перечислены в порядке убывания частоты в зависимости от локализации: область анастомоза, дренирующая вена, питающая артерия и центральные вены. Стенозы клинически значимы, поскольку они могут быть связаны с последующим тромбозом. Если возникает тромбоз, его обычно визуализируют в просвете сосуда на изображениях в оттенках серого ( рис. 7-13 ) и подтверждают, когда в пораженной части АВФ или дренирующей вены не определяется цветной или спектральный допплеровский поток. Если тромб неокклюзивный, с помощью энергетической допплерографии можно выявить медленный кровоток или струйку кровотока.
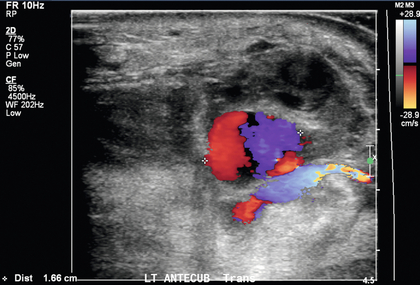
Псевдоаневризмы могут развиться в любом месте фистулы вследствие неоптимальной компрессии после канюляции. Цветная допплерография псевдоаневризмы показывает типичную картину кругового потока «инь/ян» ( рис. 7-14 ). В шейке псевдоаневризмы может наблюдаться возвратно-поступательный кровоток. Если псевдоаневризма тромбируется, возможно, тромб частично заполняет пространство или полное отсутствие кровотока при допплерографии. Бессосудистые гипоэхогенные поражения обычно представляют собой гематомы после доступа или процедуры и могут быть связаны со свищами или трансплантатами ( рис. 7-15 ). Скопление жидкости, осложненное эхогенными очагами с «грязными» тенями, подозрительными на газ, в соответствующих клинических условиях может представлять собой абсцесс.
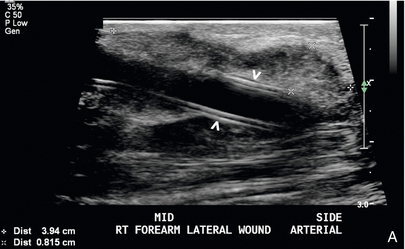
Аномалии трансплантата аналогичны описанным выше для АВФ с небольшими вариациями и различиями в диагностических порогах и критериях. Исследования показали, что трансплантаты со сниженным кровотоком подвергаются повышенному риску тромбоза.24 – 26 Четыре сонографических критерия, используемые для характеристики стеноза трансплантата, следующие: (1) визуальное сужение просвета на изображениях в оттенках серого; (2) высокоскоростная струя в цветном допплеровском режиме; (3) соотношение PSV более 2:1 для венозного анастомоза 17 или дренирующей вены; и (4) соотношение PSV более 3:1 для артериального анастомоза. Наиболее распространенные места стеноза трансплантата расположены в порядке убывания частоты: венозный анастомоз, дренирующая вена, внутритрансплантат, артериальный анастомоз и центральные вены. 27 Тромбоз трансплантата характеризуется наличием эхогенного материала в просвете трансплантата и отсутствием кровотока внутри трансплантата ( рис. 7-16 ); энергетическую допплерографию следует использовать для исключения медленного потока.
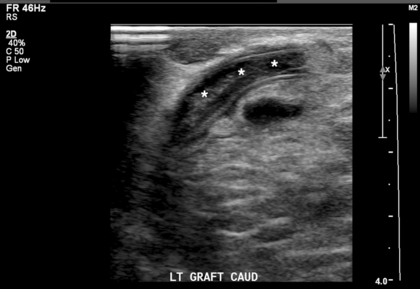
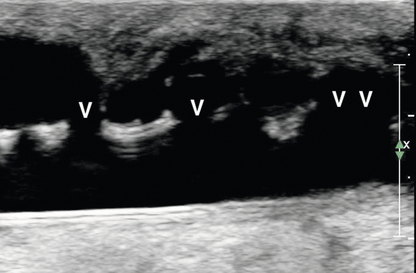
Формирование псевдоаневризм вдоль трансплантатов является относительно распространенным явлением с типичной картиной потока «инь/ян», наблюдаемой при цветном допплеровском исследовании внутри полости или потоке «туда-сюда» на шейке. Дегенерация синтетического материала трансплантата присуща только трансплантатам. При УЗИ можно увидеть неровности стенки трансплантата, которые могут быть связаны с многочисленными псевдоаневризмами по всей длине стенки трансплантата ( рис. 7-17 ). Артериальное обкрадывание определяется как изменение направления кровотока в нативной артерии каудальнее анастомоза и может сопровождаться болью в руке и парестезиями, которые могут усиливаться во время диализа. В тяжелых случаях может возникнуть ишемия или некроз тканей пальцев. Однако не все изменения направления потока являются симптоматическими. Сонографическая оценка демонстрирует обратный кровоток в дистальной артерии и редко выявляет артериальную окклюзию ( рис. 7-18 ). Кратковременное ручное сжатие трансплантата обычно демонстрирует изменение обратного артериального кровотока, приводя к антеградному потоку с высоким сопротивлением в направлении руки. 28
Выводы
Сонографическая оценка доступа к гемодиализу стала основным диагностическим методом и продолжает приобретать все большее значение по мере прогрессивного увеличения числа пациентов с почечной недостаточностью. Допплерография может помочь в выборе оптимального типа доступа и места для создания фистулы или трансплантата у этих пациентов. После хирургического создания доступа полезно провести сонографию, чтобы определить степень готовности доступа для его успешного использования при гемодиализе. Кроме того, он может выявить распространенные осложнения, связанные с этими доступами.
