30 Нейролиз чревного сплетения под контролем ЭУЗИ
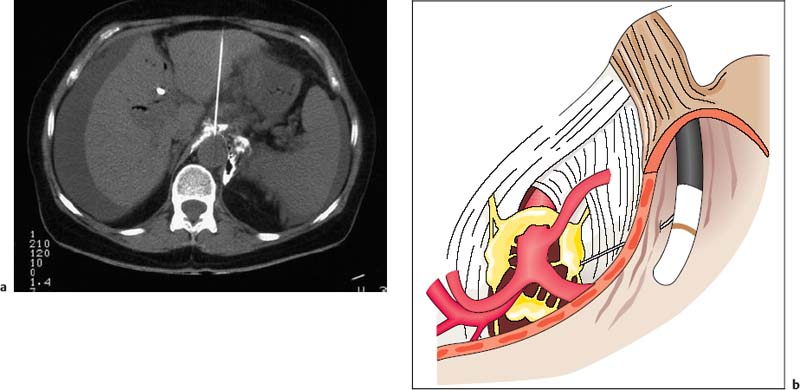
Нейролиз чревного сплетения используется с 1950 года для лечения тяжелых висцеральных болевых синдромов. В первоначальных клинических исследованиях для доступа к области чревного ствола использовались дорсальный и параспинальный пути или трансабдоминальные методы под рентгеноскопическим контролем. Эти методы в основном использовались в крупных лечебных центрах для лечения неизлечимых болей, вызванных раком поджелудочной железы, а иногда и хроническим панкреатитом. Однако из-за высокого уровня знаний и специализации, необходимых для безопасного проведения таких инвазивных процедур у пациентов, эти методы не получили широкого распространения за пределами нескольких центров третичной медицинской помощи. Альтернативные хирургические методы также никогда не стали вариантами лечения, поскольку они были еще более инвазивными и не были привлекательным вариантом для использования у неизлечимо больных групп пациентов. С появлением различных высокоэффективных и сильнодействующих анальгетиков и анестетиков интерес к разработке дополнительных инвазивных методов лечения раковой боли еще больше снизился. Однако, когда в 1980-х годах методы компьютерной томографии (КТ) были усовершенствованы, интерес среди клиницистов постепенно вернулся к проблеме невролиза чревного сплетения .Рис. 30.1а ).
С тех пор несколько специализированных центров боли сообщили о клинических «успехах» в диапазоне 60–85% при вмешательствах под контролем КТ в неконтролируемых открытых исследованиях, хотя данные контролируемых исследований все еще отсутствуют. При использовании методов под контролем КТ был обнаружен значительный риск некоторых, но серьезных побочных эффектов и осложнений, связанных с чрескожными блоками сплетений, включая параплегию и пневмоторакс, что является одной из основных причин продолжающихся с середины 1990-х годов усилий по разработке новых методов. такие методы, как эндоскопический ультразвуковой (ЭУЗИ) невролиз сплетений (ЭУЗИ-КПН). Этот подход всегда представлялся привлекательным, так как имеет преимущества, заключающиеся в том, что он проводится у пациента под внутривенной седацией, и является значительно менее инвазивным, поскольку используются очень тонкие иглы (22–25 G) с прямой ультразвуковой визуализацией, очень близкой к анатомической. структуры, указывающие на расположение чревного сплетения, — нервно-ганглиозные структуры которых сами по себе не видны никакими методами визуализации ( рис. 30.1б ).
Однако клиническая эффективность этой новой интервенционной техники ЭУЗИ до сих пор не подтверждена в рандомизированных и контролируемых клинических исследованиях. В настоящее время продолжаются первоначальные исследования и неконтролируемые клинические исследования.1–4 предоставили обнадеживающие результаты в отношении осуществимости и безопасности EUS-CPN в этих условиях . Технический успех был отмечен в 50–90% случаев со снижением потребности в анальгетиках и стабилизацией боли. Клиническая эффективность может быть выше при билатеральном введении алкоголя, чем при центральном, относительно предполагаемого положения чревного сплетения под контролем ЭУЗИ. 4 Соответствующие побочные эффекты EUS-CPN включают преходящую диарею, гипотонию и редкие случаи инфекции и кровотечения. На сегодняшний день не опубликовано никаких рандомизированных контролируемых клинических исследований по этой теме; попытка была предпринята в немецких центрах, но не получила одобрения по этике. Следовательно, в настоящее время не существует ложно-контролируемых рандомизированных исследований, подтверждающих важную роль этого привлекательного метода в качестве стандартной процедуры лечения в клинической онкологии. Однако недавний «метаанализ» из восьми неконтролируемых исследований пришли к выводу, что CPN под контролем EUS безопасен и дает дополнительную пользу для облегчения боли у некоторых пациентов с раком, хотя его использование при хроническом панкреатите пока не может быть рекомендовано в целом.
| Диагностика и/или местная стадия |
| Лимфомы средостения (бронхиальная карцинома, лимфома Ходжкина, неходжкинская лимфома, туберкулез, саркоидоз) |
| Опухоли средостения (бронхиальная карцинома, герминогенная опухоль, тимома, метастазы, воспалительные псевдоопухоли и др.) |
| Абсцесс средостения (перфорирующий абсцесс, туберкулез), скопление жидкости в заднем средостении. |
| Патологические поражения щитовидной и паращитовидной желез |
| N/M1A стадирование рака пищевода |
| Интрамуральные опухоли пищевода |
| Подслизистые опухоли пищевода, желудка и двенадцатиперстной кишки. |
| Диагностика типа и N/M стадии опухолей, метастазов, лимфатических узлов, абсцессов и скоплений жидкости в брюшине и забрюшинном пространстве. |
| Диагностика периампулярных опухолей и злокачественных опухолей поджелудочной железы (включая N- и локальную М-стадию) |
| Диагностика патологических поражений левой доли печени и центральных сегментов печени и прикорневой области (метастазы, гепатоцеллюлярный рак, холангиокарцинома, аденома, внутригрудные лимфатические узлы, абсцессы) |
| Диагностика поражений левого надпочечника (метастазы, аденомы, множественные эндокринные неоплазии, туберкулез) |
| Ограниченные поражения селезенки (неходжкинская лимфома, болезнь Ходжкина, метастазы) |
| Терапия |
| Блокада чревного сплетения (нейролиз) для лечения боли при папиллярном раке поджелудочной железы, а также хроническом панкреатите |
| ЭУЗ-целевое дренирование псевдокист поджелудочной железы (с установкой стента) |
| ЭУЗ-целевое дренажное лечение при холестазе а и доступных расширенных желчных протоках (с установкой стента) |
| Эндоскопическая резекция слизистой оболочки под контролем ЭУЗИ |
| Внутриопухолевая тонкоигольная инъекционная терапия под контролем ЭУЗИ |
a Если эти процедуры не проще выполнить при использовании EUS-FNA, возможен также чрескожный доступ.
В настоящее время минимально инвазивная интервенционная терапевтическая эндосонография стала общепринятой методикой. С появлением усовершенствованной эндоскопической технологии и разработкой продольных сканеров около 20 лет назад стало возможным объединить ультрасонографию и эндоскопию таким образом, что трансмуральные игольные вмешательства (биопсии) под контролем ультразвука стали возможными во время одного и того же сеанса эндоскопии. Этот метод имеет уникальное преимущество: даже небольшие и ранее недоступные патологические образования (< 5 мм) можно достичь под контролем ЭУЗИ, даже если они расположены в заднем средостении, вокруг кардии, краниальном забрюшинном пространстве, надпочечниках, воротах печень, область поджелудочной железы и прямая кишка. Первоначально эти методы использовались только для получения тонкоигольной аспирационной биопсии (FNA) под контролем ЭУЗ в диагностических целях, но сегодня они все чаще используются для трансвисцеральных терапевтических процедур. Разнообразие доступных вариантов и тот факт, что уровень осложнений относительно низок, делают вмешательства под контролем ЭУЗИ особенно привлекательными. Однако вмешательства под контролем ЭУЗИ технически сложны, и для безопасного проведения процедур такого типа необходима значительная эндоскопическая и ультразвуковая подготовка. Прежде чем эти довольно деликатные методы можно будет безопасно применять у пациентов, необходимы навыки и опыт проведения вмешательств под контролем ЭУЗИ.В Таблице 30.1 представлен обзор текущих рутинных и экспериментальных показаний к диагностическому и терапевтическому использованию EUS-FNA.
В этой главе представлен обзор одного из первых интервенционных применений терапии под контролем ЭУЗИ: невролиза чревного сплетения (ЭУС-КПН) для лечения тяжелой висцеральной боли при злокачественных заболеваниях с использованием инъекционной терапии. Следует иметь в виду, что эта форма лечения в значительной степени носит поддерживающий характер, хотя может внести значительный вклад в комплексный и междисциплинарный подход к купированию боли при злокачественных заболеваниях. Это помогает врачу контролировать боль у пациентов с терминальной стадией заболевания и открывает ценные нефармакологические возможности. Однако, как уже упоминалось, до сих пор не хватает проспективных и контролируемых клинических исследований.
Предварительные условия для невролиза чревного сплетения под контролем ЭУЗИ и других методов леченияЭффективность терапевтического ЭУЗИ зависит от множества различных факторов:• Общий опыт и навыки. Одной из важнейших предпосылок успешного проведения лечения под контролем ЭУЗИ являются отличные эндоскопические навыки, а также полное владение всеми традиционными эндоскопическими методами с использованием эндоскопов прямого и бокового обзора, включая эзофагогастродуоденоскопию и эндоскопическую ретроградную холангиопанкреатографию. Кроме того, для удовлетворения высоких требований к интервенционному терапевтическому ЭУЗИ необходима комплексная подготовка по интервенционной чрескожной сонографии, включая методы тонкоигольной пункции и дренирования.• Специализированные навыки эндосонографии. Эндоскопическая ультрасонография с тонкоигольной аспирацией (ЭУЗИ-ФНА), вероятно, является одной из наиболее технически сложных и трудоемких процедур эндоскопического исследования. Для обеспечения безопасного и успешного проведения лечения в этой области в рутинных клинических условиях у пациентов необходим опыт проведения как минимум 250–300 предыдущих эндосонографических исследований, включая тонкоигольную биопсию.• Экономическая эффективность. Интервенционное ЭУЗИ для рутинного использования в отделении эндоскопии обычно требует значительных затрат, включая высокие первоначальные инвестиции и затраты на установку, а также затраты на ремонтные процедуры, а также дополнительные затраты на вспомогательные материалы, такие как пункционные иглы и другие приспособления. Эти дополнительные материалы обычно намного дороже, чем любые катетеры и иглы, используемые для чрескожных процедур. В зависимости от типа используемой иглы и местных ценовых соглашений стоимость биопсийной или инъекционной иглы как одноразового устройства может составлять 150–300 евро (203–405 долларов США). Помимо этого, необходимо принять во внимание затраты на седативные средства и анестетики, цитологию и/или гистологию и микробиологию, что составляет дополнительно 50–150 евро (68–203 доллара США), в зависимости от тяжести и типа заболевания и процедура. При терапевтических вмешательствах необходимо рассчитывать еще более высокие общие затраты (примерно от 850 евро (1149 долларов США) до 1500 евро (2027 долларов США) за процедуру дренирования), если металлические стенты не установлены; металлические стенты могут увеличить стоимость до 1500–2500 евро (2027–3379 долларов США). Наконец, количество времени и количество персонала, необходимого для таких сложных процедур, как эти, означают, что использование этих методов за пределами специализированных центров помощи с разумным количеством пациентов с особыми потребностями является сомнительным и непривлекательным. В целом, только специализированные центры клинической помощи, занимающиеся значительным количеством сложных гастроэнтерологических и онкологических случаев, которые также предлагают широкий спектр минимально инвазивных висцеральных хирургических процедур в год, должны рассматривать возможность установки терапевтического оборудования ЭУЗИ, чтобы квалифицироваться как экспертные центры. Любым другим учреждениям необходимо будет тщательно взвесить преимущества таких нишевых методов с медицинскими и финансовыми рисками, поскольку основные эндосонографические проблемы можно разумно оценить с помощью эхоэндоскопов с радиальным сканированием, что позволяет осуществлять соответствующий отбор пациентов с особыми медицинскими потребностями, которых все еще можно направить. в центры вторичной или третичной помощи для терапевтического ЭУЗИ.
Показания к терапевтическому ЭУЗИ
Несколько новых вариантов применения интервенционных методов ЭУЗИ в принципе осуществимы и в настоящее время исследуются. Лишь немногие терапевтические методы ЭУЗИ прошли проспективные клинические исследования, которые позволяют сделать предварительные выводы, основанные на фактических данных ( таблица 30.1 ). Клинически одобренные терапевтические методы ЭУЗИ в настоящее время включают:
• ЭУЗИ-КПН для достижения лучшего контроля хронической висцеральной боли у больных раком поджелудочной железы, периампулярной области и другими видами забрюшинных опухолей (клиническая эффективность ≈ 50–80 %, в зависимости от определения исхода, однако необходимы дальнейшие исследования) .
• Дренаж псевдокист и некрозов поджелудочной железы под контролем ЭУЗИ, включая одноэтапную установку стентов и дренажных катетеров.
• Дренирование закупоренных желчных протоков левой доли печени или луковицы двенадцатиперстной кишки под контролем ЭУЗИ в качестве альтернативы чрескожному чреспеченочному холангиографическому дренированию (ЧЧХД).
• Дренирование закупоренных протоков поджелудочной железы под контролем ЭУЗИ и установка транспапиллярных проводников поджелудочной железы (экспериментально).
Другие экспериментальные терапевтические варианты и методы ЭУЗИ включают:
• Внутриопухолевая инъекционная терапия под контролем ЭУЗИ цитотоксическими агентами (местная химиотерапия), иммуномодуляторами (например, смешанные популяции аллогенных лимфоцитов или лектины, ФНО-эрад) и другими агентами.
• Радиочастотная абляция опухолей (поджелудочная железа, метастазы в печень, забрюшинные опухоли) под контролем ЭУЗИ.
• Локальная лазерная абляция под контролем ЭУЗИ или фотодинамическая терапия.
Противопоказания к терапевтическому ЭУЗИ
В целом приложения EUS-FNA считаются безопасными. Таким образом, большинство противопоказаний являются лишь относительными, но необходимо тщательно взвесить преимущества и потенциальные риски для каждого отдельного пациента, на которого влияют относительные противопоказания. Наиболее частые осложнения перечислены вТаблица 30.2 . Диагностическая пункционная биопсия тонкими иглами (19–25 G) в целом безопасна, тогда как терапевтические процедуры сопряжены с небольшим, но значительным риском побочных эффектов, особенно у тяжелобольных пациентов с множественными факторами риска, такими как тяжелая коагулопатия. Противопоказаниями к диагностической тонкоигольной терапии (ТНИ) (например, при невролизе чревного сплетения и других терапевтических процедурах) являются:
• Отсутствие информированного согласия пациента
• Плохой клинический статус пациента (индекс Карна-оф-Ская <70%)
• Крупные сосуды, блокирующие путь иглы
• Отсутствие визуализации кончика иглы.
• Тяжелая коагулопатия (Быстрый тест <30%, количество тромбоцитов <40 000)
| Осложнения | Частота (прибл.) |
| Перфорация шейки матки | 0,03% |
| Другие виды перфорации | Только при стенозе высокой степени (требуется осторожность) |
| Значительная бактериемия (солидные процессы) | <0,05% |
| Инфекции (кистозные процессы) | До 10% (требуется антибиотикопрофилактика) |
| Значительное внепросветное кровоизлияние а | 1,3% |
| Легкий транзиторный панкреатит (только при тонкоигольной аспирации поджелудочной железы) | 0,5% |
| Стремление | 0,2% |
Во всех литературных источниках кровотечения описываются как разрешающиеся спонтанно, без необходимости терапевтического вмешательства.
ЭхоэндоскопыВ настоящее время различные производители производят эхоэндоскопы, позволяющие проводить диагностические и терапевтические процедуры ЭУЗИ. Они состоят исключительно из эндоскопов продольного сканирования с каналом для биопсии (продольные выпуклые сканеры).Pentax-Hitachi (Hitachi Medical Corporation, Токио, Япония; Pentax Europe Ltd., Гамбург, Германия) имеет самый продолжительный опыт проведения продольного ЭУЗИ и производит несколько линеек цифровых видеоэхоэндоскопов для диагностических и терапевтических вмешательств. Эти специализированные эндоскопы оснащены линзой с углом обзора 60° и датчиком продольного эха на кончике эндоскопа. Рабочие каналы для биопсии имеют разные размеры (2,0 или 3,2 мм). Электронный датчик с изогнутой решеткой создает секторное изображение под углом 120° вдоль продольной оси эндоскопа, что позволяет полностью контролировать интервенционные маневры под контролем ЭУЗИ под полным зрением. Частоту преобразователя можно переключать между 5 и 10 МГц. Наполненный водой баллон вокруг кончика инструмента улучшает контакт ультразвукового луча с поверхностями слизистой оболочки и сводит к минимуму мешающие воздушные рефлексы в желудочно-кишечном тракте. Все эндоскопы оснащены устройством цветного допплера и непрерывно-волнового допплера для облегчения анализа сосудистых структур.Фуджинон. Еще одним производителем продольных эхоэндоскопов с рабочими каналами для биопсии является компания Fujinon, выпускающая специализированный комбинированный эхоэндоскоп и встроенный цифровой ультразвуковой аппарат (Fujinon Europe Ltd., Виллих, Германия). Гибкость и локальное разрешение, обеспечиваемые этим устройством, очень хорошие, включая канал для биопсии, оснащенный элеватором. Текущие клинические характеристики этого нового устройства находятся на хорошем или превосходном уровне, и есть надежда, что в ближайшем будущем станут доступны дальнейшие усовершенствования.Olympus (Olympus Europe Ltd., Гамбург, Германия) имеет многолетний опыт в этой области и разработала широкий спектр различных радиальных и продольных эхоэндоскопов, включая цифровые радиальные сканеры и продольные эндоскопы, которые содержат большие рабочие каналы для терапевтических манипуляций. Эти эндоскопы соответствуют тем же высоким твердотельным стандартам, что и обычные эндоскопы, производимые компанией. Цифровые видеоскопы вскоре станут частью успешной серии видео высокого разрешения 180 компании и будут иметь рабочие каналы в диапазоне от 2,8 до 3,8 мм для терапевтического применения. Все они оснащены устройствами цветного допплера. Все продольные пункционные эндоскопы производства Olympus оснащены подъемником, который облегчает введение иглы для биопсии под ультразвуковым контролем в определенных пределах.Конкретный выбор используемого интервенционного оборудования EUS, безусловно, зависит от множества различных факторов, включая индивидуальные предпочтения, предыдущий опыт, доступное местное ультразвуковое и эндоскопическое оборудование, а также финансовые возможности, имеющиеся в распоряжении. Например, между продуктами производителей существуют различия в разрешении ультразвука, гибкости и применяемости, а также в отношении механических свойств и качества электронных эндоскопов. Эти факторы необходимо индивидуально сопоставить друг с другом, чтобы принять окончательное решение относительно имеющегося бюджета. Успешные процедуры ЭУЗИ, безусловно, также во многом зависят от навыков и опыта оператора, в то время как эндоскопическое оборудование и ультразвуковые приложения явно имеют второстепенное значение.
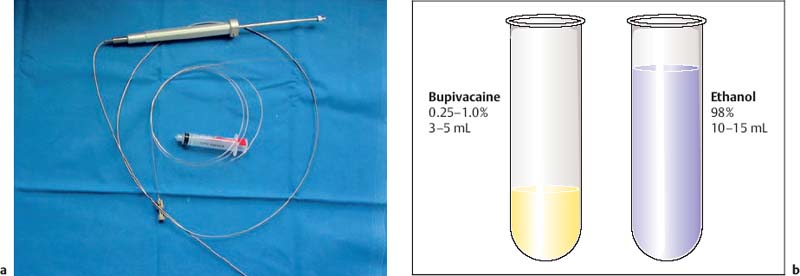
Рис. 30.2а, б. Материалы, необходимые для проведения невролиза чревного сплетения под контролем ЭУЗИ (ЭУЗИ-КПН).Стандартная игла для биопсии Ханке-Вильмана, включая поршень, защитный чехол, стилет и иглу, а также аспирационный шприц Люэра.б Растворы для инъекций.
Материалы для терапевтических процедур ЭУЗИ
Для проведения тонкоигольных инъекций под контролем ЭУЗИ при невролизе чревного сплетения можно использовать различные коммерчески доступные системы игл. В настоящее время на рынке медицинской продукции представлен широкий ассортимент различных игольных систем. Основными игроками в этой области являются компании GIP/Medi-Globe Ltd. (Ахенмуле, Германия), Cook (Cook Endоскопия, Уинстон-Салем, Северная Каролина, США) и Olympus. Однако успешное лечение возможно практически с любым из доступных продуктов, и во многих случаях именно цена иглы определяет предпочтения в отдельном отделении ЭУЗИ. Наименее дорогой иглой, доступной в настоящее время, является металлическая игла Ханке-Вильмана (Medi-Globe), которая состоит из металлической иглы из нержавеющей стали (170 см/0,8 мм, калибр 22). Имеет металлический стилет, многоразовый металлический спиральный футляр и рукоятку с поршнем (Рис. 30.2 ) , чтобы правильно направлять кончик иглы. С использованием этой иглы, которая уже много лет является стандартом EUS-FNA, были проведены многочисленные новаторские клинические исследования. Однако для терапевтического применения доступна аналогичная игла 19-G, например, для процедур дренирования псевдокист поджелудочной железы. Эта игла имеет больший просвет и также удобна для инъекционной терапии, а цена по-прежнему самая низкая на рынке благодаря многоразовым внешним частям. Однако есть проблемы, заключающиеся в том, что видимость этих игл в некоторых случаях весьма ограничена, а внешняя оболочка достаточно жесткая.
Другие диагностические и терапевтические игловые системы по более высоким ценам доступны в различных размерах и стилях (19–25 G) от GIP, Cook и Olympus. Иглы Olympus представляют собой твердотельные металлические иглы (22 G), которые можно использовать для диагностики ЭУЗИ-ФНА и инъекционных методов лечения, таких как невролиз сплетений. Они имеют хорошую видимость в тканях и достаточно гибки, а цена значительна. Компания Cook поставляет широкий ассортимент специализированных диагностических и терапевтических игл (например, иглы 22-G EchoTip EUS, иглы 19-G EchoTip и иглы 25-G EchoTip), а также разработала новую специальную режущую иглу для для гистологических целей (19-G Quick-Core EUSN-19-QC). Компания также разработала единственную специально разработанную иглу-распылитель для невролиза чревного сплетения с множеством боковых отверстий и диаметром 20 G (EchoTip EUSN-20-CPN). Иглы GIP (Sonotip II) очень похожи на иглы Кука. Однако какими бы хорошими ни были эти иглы, пока нет научных доказательств того, что высокая стоимость этих приспособлений оправдана их индивидуальными эксплуатационными качествами, что еще предстоит продемонстрировать в текущих клинических исследованиях в нескольких центрах EUS по всему миру. Кроме того, не было доказано, что игла-распылитель действует лучше, чем обычные иглы для инъекций при EUS-CPN.
Растворы для инъекций необходимы при невролизе чревного сплетения. Они состоят из местного анестетика и раствора абсолютного спирта для окончательного и постоянного невролиза, а также 5–15 мл коммерчески доступного местного анестетика — прокаин-бензилпенициллина (новокаина), лидокаина или мепивакаина и лауромакрогола 400 (скандикаина), который затем 20–30 мл абсолютного спирта (98% этанол). На рисунке 30.2 показано оборудование и решения, необходимые для невролиза чревного сплетения (CPN) под контролем ЭУЗИ.
Подготовка к процедуреПациента следует уложить в положение лежа на левом боку, как рекомендовано для обычных процедур эзофагогастродуоденоскопии (ЭГДС). Однако в некоторых случаях может быть полезно повернуть тело пациента в сторону живота во время ЭУЗИ, чтобы обеспечить лучший обзор области чревного сплетения. Настоятельно рекомендуется использовать местные анестетики в виде спреев (например, с лигнокаином/ксилокаином), чтобы обеспечить беспроблемное введение эндоскопа. Для облегчения процедуры ЭУЗИ всегда следует назначать внутривенные седативные препараты. Рекомендуемые препараты такие же, как и для стандартных процедур ФГДС и колоноскопии, включая мидазолам (Дормикум, 5–10 мг), пропофол (Диприван, 50–200 мг) и/или петидин (Долантин, 25–75 мг). Дополнительное использование гиосцина бутилбромида (бускопана) или атропина может быть рекомендовано только в исключительных случаях — например, когда трудно достичь луковицы двенадцатиперстной кишки или если судороги и спазмы препятствуют введению эндоскопа во вторую часть двенадцатиперстной кишки. Устройства мониторинга для непрерывного измерения артериального давления и пульсоксиметрии обязательны для обеспечения безопасного наблюдения за жизненно важными показателями во время эхоэндоскопии во всех случаях. Если обследуются пациенты из группы высокого риска (например, пациенты с сопутствующими тяжелыми респираторными и сердечно-сосудистыми заболеваниями), следует также использовать портативные или стационарные мониторы электрокардиографии (ЭКГ). Во время эндоскопических процедур необходимы средства для непрерывного введения кислорода через назальные или оральные зонды или маски, причем кислород следует подавать даже во время эпизодов легкой гипоксемии.Затем эхоэндоскоп бокового обзора вводится под надлежащей седацией с минимальным давлением во время глоточного и гортанного прохождения в пищевод. В рутинных условиях рекомендуется 2,5–5,0 мг мидазолама, причем это следует сочетать с болюсным введением пропофола болюсами по 30–50 мг при постоянном мониторинге оксигенации и артериального давления. В качестве альтернативы можно использовать петидин в дозе 25–50 мг, особенно в странах, где не разрешено использование пропофола по этому показанию. В некоторых странах использование пропофола ограничивается отделениями эндоскопии, где присутствуют врачи, прошедшие формальную подготовку в области интенсивной терапии, поскольку этот препарат представляет собой внутривенный анестетик, который потенциально может вызвать тяжелую угнетение дыхания и гиповентиляцию, включая опасную для жизни гипоксию, при неправильном введении. . Однако, обладая необходимым опытом, осторожным болюсным введением и постоянным наблюдением за пациентами, мы обнаружили, что пропофол очень полезен и безопасен. Поэтому мы настоятельно рекомендуем комбинацию низких доз мидазолама и пропофола в качестве метода седации в большинстве случаев, особенно если планируется или планируется терапия под контролем ЭУЗИ.Антибиотикопрофилактика. В соответствии со стандартными рекомендациями по профилактике эндокардита перед вмешательством ЭУЗИ следует назначать профилактические антибиотики всем пациентам, у которых имеется повышенный риск развития эндокардита или других системных инфекций (искусственный клапан, клапанные стенозы или недостаточность, шунтирование). Кроме того, если во время ЭУЗИ-ФНА или ЭУЗИ-ФНИ проводится пункция кистозных поражений, следует также внутривенно провести антибиотикопрофилактику. Рекомендуемые отдельные антибиотики включают амоксициллин, ампициллин, пиперациллин, цефтриаксон и цефуроксим. Однако перед назначением следует оценить индивидуальную ситуацию риска и выбор антибиотиков должен быть адаптирован к конкретной ситуации, как рекомендовано в действующих руководствах по профилактике эндокардита.Профилактика при ЭУС-ФНИ. Внутривенные антибиотики следует вводить профилактически перед ЭУЗИ-ФНИ, если существует повышенный риск эндокардита и/или если необходимо избежать спонтанного бактериального перитонита. Подходящие антибиотики включают ампициллин, амоксициллин или цефтриаксон. Неизвестно, помогает ли назначение ингибиторов протонной помпы (ИПП) в предотвращении язвенных осложнений после терапевтических процедур ЭУЗИ. Однако из-за отсутствия достоверных данных мы бы в настоящее время рекомендовали избегать назначения ИПП тяжелобольным пациентам, если это клинически возможно, поскольку эти препараты теоретически могут усиливать избыточный бактериальный рост.
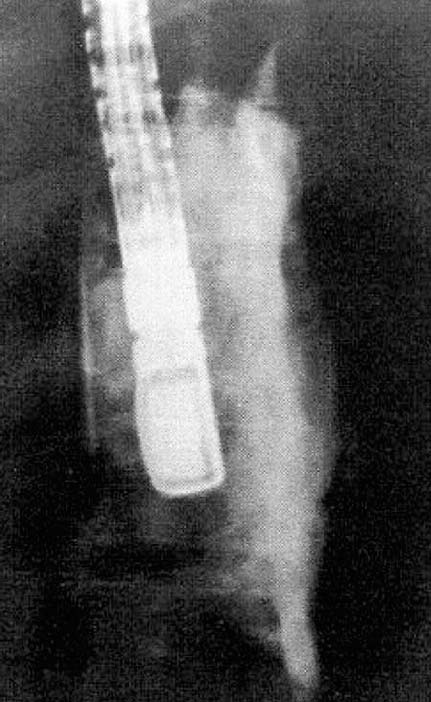
У большинства пациентов с помощью эхоэндоскопа с линейным датчиком можно достичь области корня чревного ганглия, находящейся сразу краниальнее и кпереди от чревной артерии .рис. 30.3 ). Эхоэндоскоп отводят чуть ниже кардии, примерно на 40–45 см от резцов, и помещают на несколько сантиметров ниже диафрагмального отверстия диафрагмы, при этом датчик изогнут назад к стенке желудка. После достижения этого положения либо диагностическую иглу FNA 22-G (или специально разработанную иглу-распылитель 20-G с боковыми отверстиями) вводят через рабочий канал эндоскопа и осторожно вводят через стенку желудка. При внимательном наблюдении за кончиком иглы оператор под прямым зрением продвигает иглу до тех пор, пока она не коснется стенки общего чревного ствола, а затем отводит эндоскоп на 3–5 мм, достигнув стенки артерии. В случае сомнений или неуверенности положение иглы также можно визуализировать путем введения контрастного вещества для рентгеноскопии (рис. 30.4 ). Прежде чем что-либо вводить, следует провести аспирацию, чтобы исключить внутрисосудистое расположение кончика иглы, например, в чревной артерии. Наилучшие результаты достигаются, когда инъекция начинается на расстоянии ≈ 2 мм краниальнее чревного ствола, чтобы обеспечить широкое распространение инъекционного агента в мягких тканях, окружающих забрюшинную область. Эта процедура требует значительных навыков и должна выполняться только опытными специалистами ЭУЗИ. Затем для местной анестезии вводят 10–15 мл бупивакаина (0,25%) с обеих сторон чревной оси, если это анатомически возможно, путем изменения положения эндоскопа и иглы. Эта инъекция чрезвычайно важна во избежание сильных местных болей после введения нейролитика (абсолютного алкоголя).
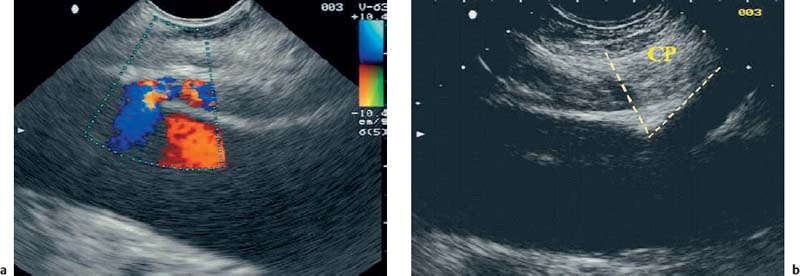
Рис. 30.3а, б. Эндосонографическая картина целевой области для невролиза чревного сплетения под контролем ЭУЗИ (ЭУЗИ-КПН).a Идентификация чревного ствола с помощью цветного дуплексного ультразвукового сканирования и расположение продольного датчика над брюшной аортой.b Предполагаемое анатомическое положение сети ганглиев главного чревного сплетения (CP), обозначенное треугольной линией. Также виден кончик инъекционной иглы.
Следует соблюдать максимальную осторожность, чтобы кончик иглы не касался стенки артерии, чтобы предотвратить серьезные осложнения, такие как артериальное кровотечение и эмболизацию во время инъекции. Затем сначала вводят 10–15 мл 98 % этанола (абсолютного спирта), а затем инъекцию повторяют после изменения положения инструмента ЭУЗИ, поворачивая кончик на ≈ 90°. Когда алкоголь вводится под контролем ультразвука, изображение иглы становится все более размытым, поскольку инъекционный раствор создает высокоэхогенные облачкоподобные ультразвуковые артефакты (рис. 30.5 ). Поэтому препарат следует вводить быстро в виде болюсной инъекции в обе стороны чревного ствола, а процедуру следует прекратить сразу после окончания инъекции. Было несколько неконтролируемых сообщений, предполагающих, что двусторонняя инъекция более эффективна, чем центральная, но этот вывод еще ожидает подтверждения в рандомизированных исследованиях.
Процедура EUS-CPN может проводиться амбулаторно, поскольку она редко вызывает какие-либо длительные побочные эффекты. Нейролиз чревного сплетения также можно провести в конце процедуры диагностики рака поджелудочной железы. В этом случае процедуре предшествует морфологическое ЭУЗИ-стадирование опухоли и локорегионарное определение стадии лимфатических узлов в сочетании с диагностическим ЭУЗИ-ФНА, чтобы обеспечить гистологическую оценку опухоли, с последующей процедурой ЭУЗИ-КПН, как описано выше.
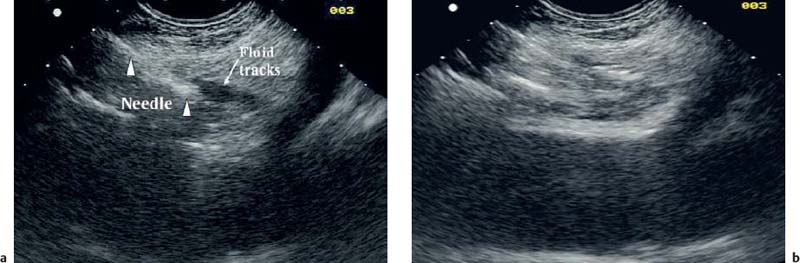
Рис. 30.5а, б невролиз чревного сплетения под контролем ЭУЗИ.а Чревное сплетение расположено непосредственно краниально и кпереди от артерий чревного ствола, выходящих из аорты. Тонкую иглу под контролем ЭУЗ осторожно вводят и продвигают близко к стенке чревного ствола.b Затем распыляется или вводится местный анестетик с последующей инъекцией абсолютного спирта, который распыляется или вводится равными аликвотами по обе стороны чревного ствола.
Большинство терапевтических вмешательств под руководством ЭУЗ до сих пор считаются экспериментальными. Таким образом, в дополнение к общим рискам и побочным эффектам стандартной эндоскопии, перед лечением необходимо оценить конкретные риски, связанные с процедурой, связанные с лечением под контролем ЭУЗИ. При правильном выполнении невролиз чревного сплетения под контролем ЭУЗИ обычно вызывает только легкие осложнения, такие как преходящая диарея или легкая местная болезненность. Однако сообщалось о нескольких отдельных случаях серьезных осложнений, включая абсцесс поджелудочной железы, артериовенозные мальформации и кровотечения, что позволяет предположить, что тщательное клиническое наблюдение абсолютно обязательно после всех интервенционных мероприятий. Лечение под контролем ЭУЗ является чрезвычайно безопасным, если его проводит опытный интервенционный эндоскопист, при соблюдении тщательной техники и использовании безопасных инъекционных материалов, хотя пока имеются лишь ограниченные данные для оценки безопасности. Наш опыт лечения более чем 50 пациентов, получавших ЭУЗИ-ФНИ, является положительным; только у троих пациентов (1,5%) развились легкие, преходящие и саморазрешающиеся осложнения, тяжелых осложнений, требующих интервенционного лечения, не возникло.В Таблице 30.2 перечислены опубликованные типы и частота потенциальных осложнений, связанных с ЭУЗИ-ФНИ.
Постинтервенционные мерыВ принципе, все вмешательства под контролем ЭУЗИ могут проводиться в амбулаторных условиях. Однако постинтервенционное внутрибольничное наблюдение следует рассмотреть у пациентов с высоким риском осложнений, например, у пациентов с нарушениями свертываемости крови или тяжелыми респираторными и сердечными проблемами. Учитывая благоприятный профиль безопасности вмешательств под контролем ЭУЗИ, таких как ЭУС-ФНА и ЭУС-ФНИ, тяжелые осложнения возникают чрезвычайно редко, если методы применяются правильно. Во всех рутинных случаях ЭУЗИ-ФНИ наблюдение после вмешательства следует общим принципам диагностической и лечебной амбулаторной эндоскопии с применением седативных средств и анестетиков. Пациенты должны голодать в течение как минимум 1 часа после вмешательства из-за использования местных анестетиков и возможной тошноты или рвоты. В зависимости от продолжительности, дозы и глубины применяемой седации адекватный клинический мониторинг больных после эндоскопических вмешательств должен включать тщательный клинический контроль (наблюдение, повторные измерения артериального давления и частоты пульса, оксиметрию). При введении седативных средств или анестетиков пациенту необходимо дать указание не управлять транспортным средством в течение 24 часов. Кроме того, в день операции пациент должен отсутствовать на работе и не нести ответственности за основную деловую деятельность, для обеспечения этого необходимо получить предварительное согласие. Пациентам из группы высокого риска и тем, у кого планируются сложные вмешательства под контролем ЭУЗИ, следует предложить внутрибольничную процедуру с ночным наблюдением.
